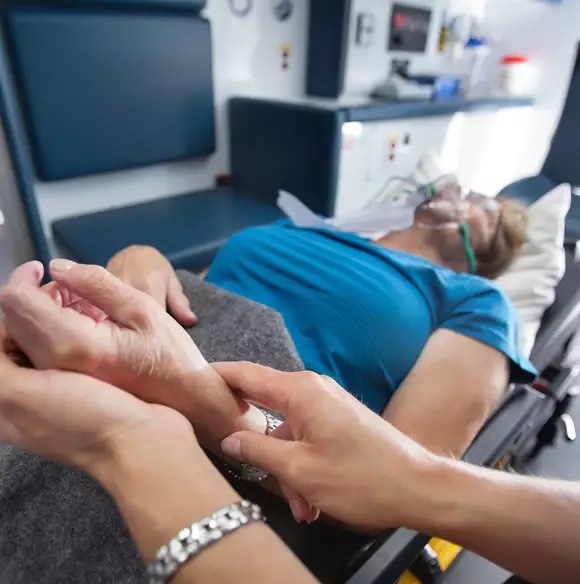
Classificação de Risco em Pronto-Socorro
Nos tempos de guerra, havia uma necessidade eminente de separar os feridos por grau de gravidade para salvar vidas, minimizar agravamentos de quadros e até para evitar contaminações. A ideia da triagem nos ambientes de batalha foi adaptada aos serviços médicos de urgência, já que o problema, na essência, é o mesmo: uma demanda por atendimento maior que a capacidade do próprio serviço médico.
Atualmente, os protocolos de triagem realizam uma classificação dos doentes. “Grande parte das pessoas que procuram o pronto-socorro não necessitam de atendimento imediato ou não estão gravemente enfermas. Assim, os protocolos existentes têm como objetivo identificar as pessoas que necessitam de atendimento imediato ou que podem apresentar complicações sérias relacionadas ao seu estado de saúde durante a espera para o atendimento médico”, explica a enfermeira formada pela Escola de Enfermagem da USP Fernanda Ayache Nishi, que atua como referência técnica do setor de Classificação de Risco do HU-USP.
Veja agora as novas diretrizes 2015 de BLS e ACLS
Conheça o principal critério de qualidade para o protocolo de AVC em pronto-socorro
Confira os pilares fundamentais para realizar profilaxia antibiótica correta em cirurgia
Portanto, com a classificação do risco feita por um médico ou enfermeiro capacitado, os doentes em situação de emergência têm o atendimento priorizado, enquanto os demais serão informados sobre o tempo previsto de espera, que vai de dez a 240 minutos. “A triagem pode ainda estabelecer fluxos diferentes para o atendimento de pacientes com graus de gravidade distintos e otimizar os recursos humanos e materiais da instituição. Deste ponto de vista, a classificação de risco é também uma excelente ferramenta de gestão”, analisa Fernanda.
Níveis de prioridade
Os protocolos mais bem aceitos internacionalmente – Australasian Triage Scale (ATS), Canadian Triage and Acuity Scale (CTAS), Manchester Triage System (MTS), Emergency Severity Index (ESI) – trabalham com cinco níveis de prioridade. Porém, a interpretação pode variar em cada um deles.
Em geral, representados por cores ou números, cada nível estabelece o tempo de espera seguro para que cada paciente aguarde pelo atendimento médico. O protocolo mais utilizado no Brasil é o MTS, que traz os seguintes níveis de prioridade:
| Vermelho (emergência) | O doente deverá ser atendido pelo médico imediatamente |
| Laranja (muito urgente) | O paciente deverá ser atendido pelo médico em até 10 minutos |
| Amarelo (urgente) | O paciente deverá ser atendido pelo médico em até 60 minutos |
| Verde (pouco urgente) | O paciente deverá ser atendido pelo médico em até 120 minutos |
| Azul (não urgente) | O paciente deverá ser atendido pelo médico em até 240 minutos |
Segurança do paciente em jogo
A classificação de risco é uma metodologia sistematizada para avaliar a necessidade de priorização para o atendimento médico. Os protocolos atualmente utilizados foram construídos por meio de metodologia sólida para proporcionarem assertividade ao profissional que realiza tal avaliação.
O uso desses protocolos traz segurança ao paciente, que passa a ter o atendimento organizado pela gravidade e não mais pela ordem de chegada ao serviço de saúde. “A utilização de protocolos validados e confiáveis traz segurança para o paciente, mas também para o profissional que realiza a classificação por meio de um instrumento com efetividade reconhecida e validada”, diz a enfermeira Fernanda.
Neonatais e urgência
Uma particularidade é classificação de riscos em bebês recém-nascidos, já que cada protocolo estabelece uma forma de proceder com a avaliação dos neonatos. O de Manchester, por exemplo, determina que toda criança com menos de três meses deve ser classificada como laranja (muito urgente) e, portanto, precisa receber atendimento médico em até 10 minutos. “No entanto, uma atualização do protocolo em fase de tradução deverá mudar essa orientação”, sinaliza Fernanda.
Leia mais:
Avalie esse conteúdo
Média da classificação 0 / 5. Número de votos: 0